Meniskusschaden
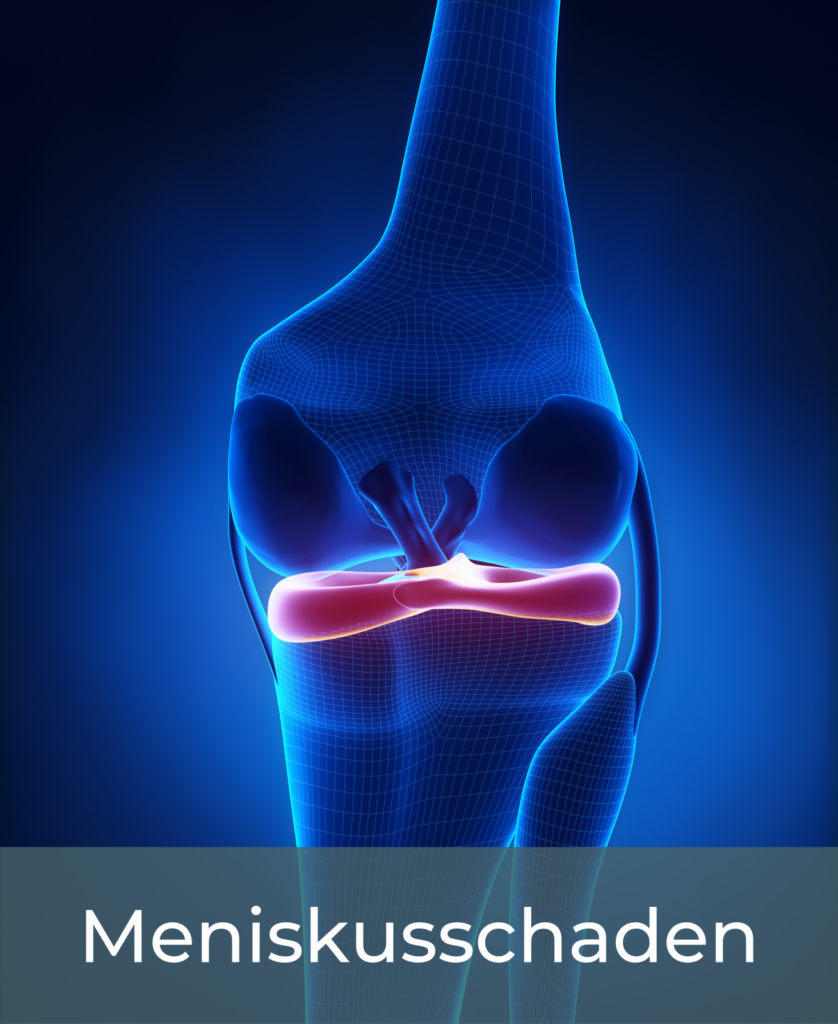
1. Was ist ein Meniskusschaden?
2. Wie entsteht ein Meniskusschaden?
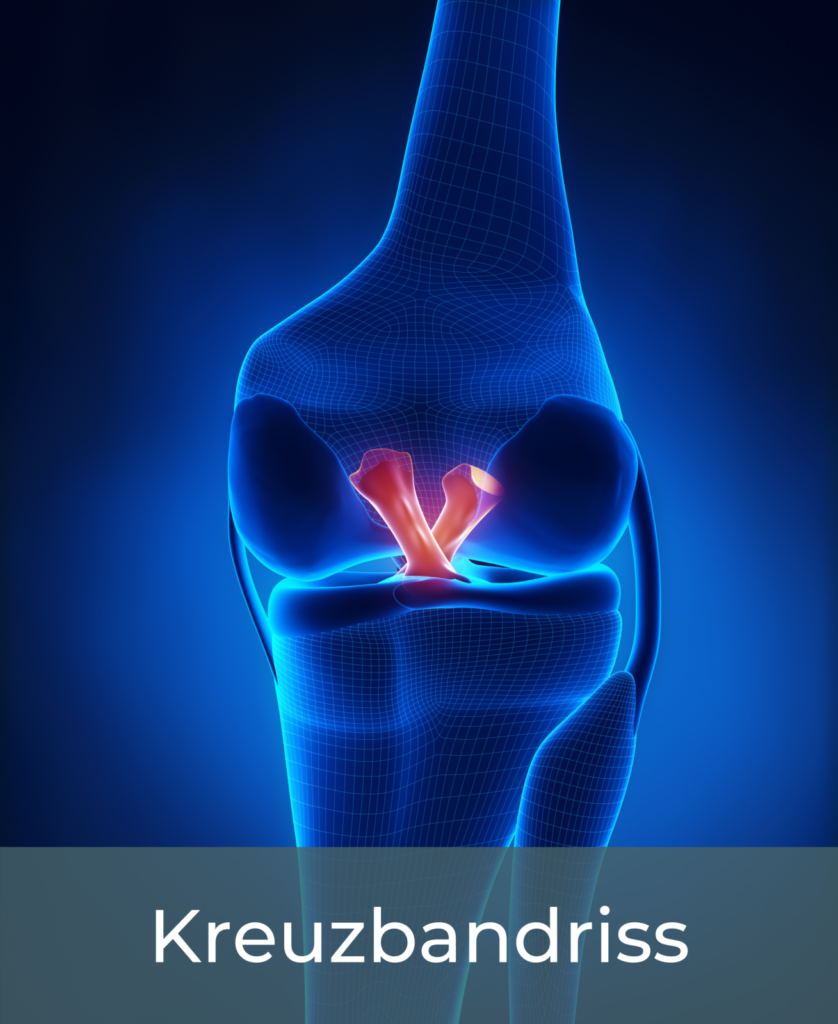
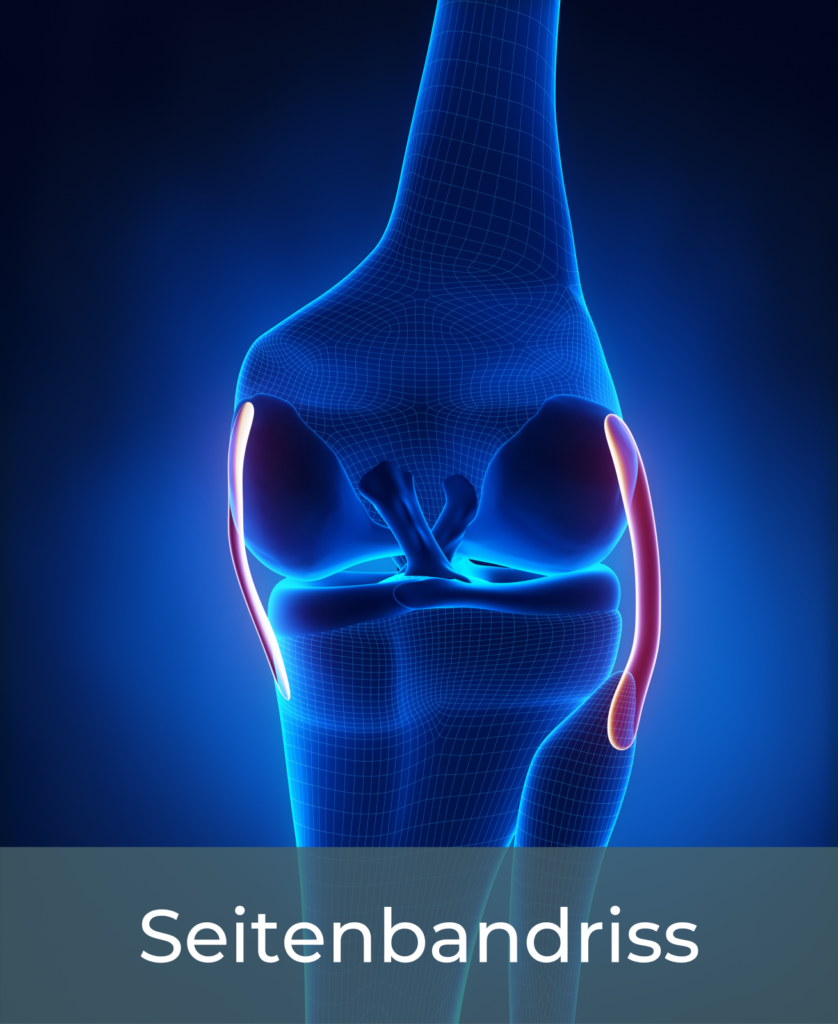
Hinsichtlich der Entstehungsursache von Meniskusverletzungen kann grundsätzlich zwischen traumatischen und nichttraumatischen Läsionen unterschieden werden. Erstere treten häufig zusammen mit Bandschäden, bevorzugt mit dem vorderen Kreuzband und dem Innenband („Unhappy Triad“) oder Außenband auf. Typischerweise geschieht eine traumatische Meniskusverletzung kontaktlos durch eine Kombination aus Verdrehung und seitlichem Abknicken des Beines bei gleichzeitig fixiertem Unterschenkel (valgischer Kollaps). Massive Stauchbelastungen und sog. Hochrasanztraumata (meist in Kombination mit einer Knieluxation) können ebenfalls Meniskusschäden hervorrufen. Selten treten diese auch ohne kombinierte Bandläsion auf, wobei meist Laxitäten vorliegen, die entsprechende Verschiebungen von Ober- und Unterschenkel erlauben.
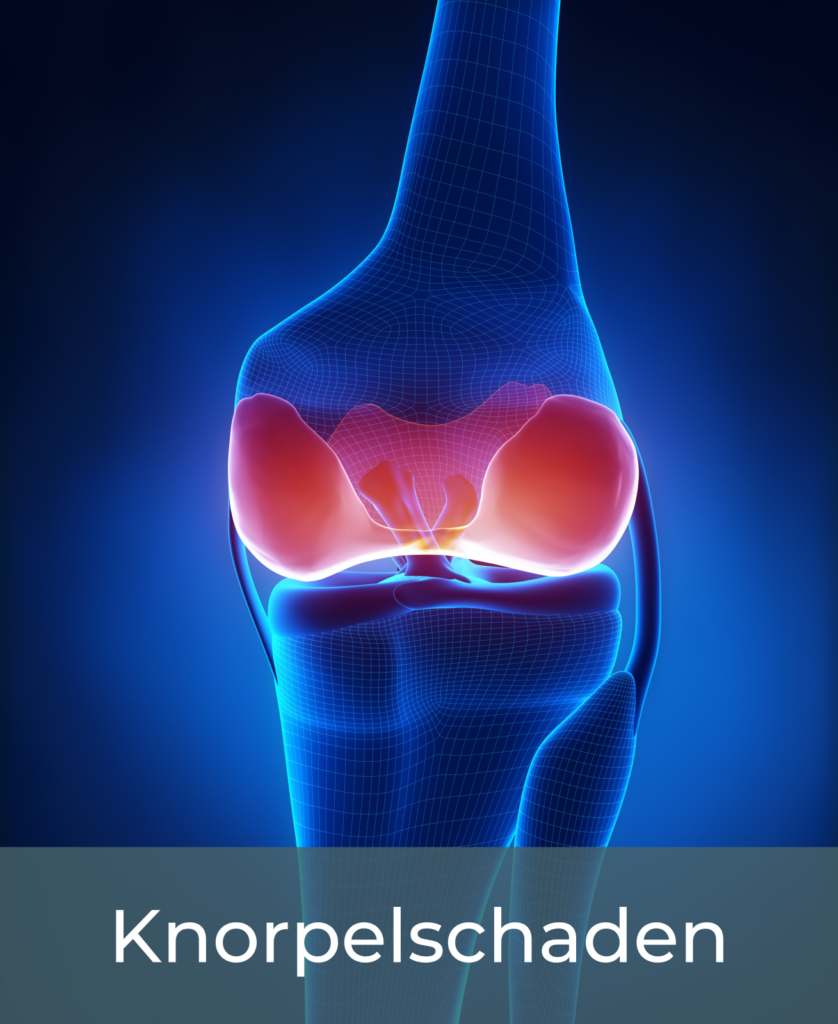
Nichttraumatische Meniskusläsionen kommen oft aufgrund chronischer Fehlbelastungen (z.B. X- oder O-Beine) zu Tage, wobei ungleiche Druckverhältnisse und damit Abnutzungserscheinungen auf einen der Menisken entstehen. Dieser Effekt kann ebenso durch symptomatisch chronische Knieinstabilitäten hervorgerufen werden. Abgesehen davon kann eine (vor allem im höheren Alter) fortgeschrittene Kniegelenksarthrose eine folglich erhöhte Belastung des anliegenden Meniskusgewebes bedeuten. Auf der anderen Seite beschleunigen Meniskusschäden eine Gonarthrose, besonders durch radiäre oder Wurzelläsionen. Was zudem auch bereits Kinder und Jugendliche betreffen kann sind Anomalien in den Menisken selbst, typischerweise als lateraler Scheibenmeniskus.
3. Wie äußert sich ein Meniskusschaden?
Im akuten Fall treten Meniskusschäden oft als stechender Schmerz (während des Unfalls) auf. Im Anschluss kann es eventuell zu einer sog. „Gelenksperre“ kommen, wobei zuvor abgerissene Meniskusanteile im Kniegelenk eingeklemmt werden und einzelne Bewegungen verhindern bzw. beeinträchtigen. Desweiteren liegen nicht selten Druckschmerzen vor, welche sich am geschädigten Meniskusanteil bemerkbar machen. Hinsichtlich der Beweglichkeit können sowohl Überstreck-, als auch Beugeschmerzen bei übermäßiger Streckung bzw. Beugung auftreten. Letztendlich treten zudem Schmerzen bei der Rotation des Unterschenkels auf und Schwellungen des Kniegelenks („tanzende Patella“) können sich einstellen.
4. Wie wird ein Meniskusschaden behandelt?
Der Grundsatz bei der Behandlung von Meniskusverletzungen lautet: Möglichst viel funktionierendes Mensikusgewebe erhalten. Dementsprechend ist bei häufigerem Einklemmen beispielsweise anzuraten die teilgelösten Anteile rezusektieren und/oder anzunähen. Hinsichtlich der Nachbehandlung ist dabei sowohl die operative Technik (Teilresektion/Refixation/Ersatz), als auch das ggf. eingesetzte Implantantsmaterial wichtig. Vor Allem bei nichttraumatischen Läsionen ist dahingegen ein therapeutischer Ansatz ohne OP gerechtfertigt, wenn es die Beschwerden zulassen. Hierbei lassen sich insbesondere Horizontalläsionen gut konservativ behandeln, wohingegen Lappenrisse rein therapeutisch weniger aussichtsreich sind.
Eine konservative Therapie beinhaltet in erster Linie gelenkslockernde Maßnahmen wie Funktionsmassagen, Schüttelungen und regelmäßige Mobilisierung des Kniegelenks und dessen umgebenden Strukturen, was selbstständig u.a. durch gezieltes Faszientraining erweitert werden kann. Hiermit wird die Beweglichkeit des Kniegelenks erhalten und gefördert und letztendlich auch die Ernährungsituation für alle relevanten Strukturen optimiert. Neben diesen lockernden Maßnahmen sollte weiterhin die Kräftigung der gesamten kniegelenksüberziehenden Muskulatur (vorderer und hinterer Oberschenkel, Ab- und Adduktoren, sowie Waden) forciert werden, um das Knie weiter zu stabilisieren. Dies kann durch propriozeptive Koordinationsübungen (z.B. mit einem Wackelbrett) sehr gut erweitert werden.